Se realizó una revisión bibliográfica que tuvo como objetivo investigar acerca de los métodos de diagnóstico cefalométrico de las diferentes clases esqueletales. Para esto, se hizo una revisión de literatura en revistas científicas relacionadas con el tema. En este artículo se describen métodos diagnósticos cefalométricos convencionales como ANB, Wits, Beta y otros menos conocidos que buscan superar las limitaciones de los análisis cefalométricos existentes con el fin de llegar a un diagnóstico preciso de las discrepancias sagitales, como lo son el ángulo ANB individualizado, ángulo W, ángulo G, ángulo TAU y ángulo Yen. Se sugiere utilizar aquellos más prácticos y sencillos de realizar como lo son el ángulo Yen y el ángulo Tau, ya que utilizan puntos de referencia óseos, permitiendo una fácil identificación y por ende menor probabilidad de error.
Palabras clave: Clase esqueletal, Diagnóstico cefalométrico, Cefalometría.
The aim of this study was to review the literature on cephalometric diagnostic methods for the different skeletal classes. In this article we discuss conventional cephalometric methods like ANB, Wits, and Beta, along with less conventional methods like the individualized ANB angle, W angle, G angle, TAU angle and Yen angle. The goal of using these lesser used methods is to achieve a more precise diagnosis of sagittal discrepancies. It is suggested to use those that are more practical and simple to perform, such as the Yen angle and the Tau angle, since they use bone reference points, allowing easy identification and therefore less probability of error.
Key words: Skeletal class, cephalometric diagnosis, cephalometric analysis
Las variaciones en el desarrollo craneofacial normal en los planos sagital, vertical o transversal pueden resultar en diferentes maloclusiones. Dentro de estas maloclusiones, particularmente las del plano sagital tienen importantes implicancias estéticas, psicológicas y funcionales y, por lo general, se encuentran entre los principales problemas a resolver en ortodoncia. (1) (2).
Las discrepancias esqueléticas en el plano sagital se evalúan comúnmente en radiografías en las que se puede evaluar con precisión tanto la morfología de las diferentes estructuras esqueléticas como su relación con los tejidos adyacentes. La telerradiografía se ha utilizado como una herramienta clásica para el diagnóstico de las discrepancias sagitales en los tejidos esqueléticos, dentales y blandos, ayudando a la determinación de las diferentes clases esqueletales. (3)
Las clases esqueletales se definen como la relación antero-posterior que se establece entre el maxilar y la mandíbula en conjunto con el resto de la morfología craneana. Las variaciones en la relación esqueletal pueden deberse a una alteración entre la base del cráneo y el maxilar, entre la base del cráneo y la mandíbula o entre ambas arcadas (4) y son la consecuencia de la expresión genética en el proceso de crecimiento y desarrollo y la influencia de factores ambientales (5). Cada clase esqueletal presenta diversas características estructurales y adaptativas que permiten la funcionalidad en cuanto a la deglución, masticación, fonoarticulación y respiración (5).
Clásicamente se describen tres relaciones esqueletales (4):
Históricamente se han propuesto diferentes métodos de análisis cefalométrico para evaluar las discrepancias esqueléticas sagitales.
La descripción de los puntos A y B de Downs fue el primer paso en la evaluación cefalométrica de la relación sagital anteroposterior de la mandíbula. (6) El ángulo ANB fue introducido por Riedel (7), quién midió el ángulo SNA y SNB y usó su diferencia (o ángulo ANB) como una expresión de la relación entre las bases apicales siendo luego popularizado por Steiner (8). Posteriormente, Ricketts propuso la convexidad facial, la cual utiliza nuevamente como una referencia el punto Nasion. Sin embargo, la confiabilidad de esta relación ha sido cuestionada debido a la variación de la inclinación del plano, los dientes en erupción y el desarrollo del hueso alveolar (9). Debido a estas deficiencias, se han propuesto otros parámetros para intentar superar las limitaciones de los análisis cefalométricos existentes en el diagnóstico preciso de las discrepancias sagitales.
Los ángulos cefalométricos están basados en distintos puntos craneométricos definidos en la cefalometría:
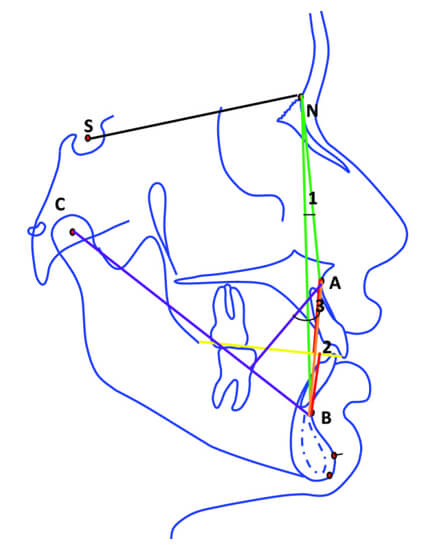
A partir de los puntos craneométricos definidos anteriormente se forman los siguientes ángulos descritos en la literatura, que intentan determinar la discrepancia anteroposterior en el plano sagital.
Diversos estudios demuestran que el ángulo ANB es sensible a pequeños cambios como la posición del Nasion, la silla turca, la longitud de la base craneal anterior y el patrón de crecimiento vertical (10) (11). La convexidad facial de Rickets también depende de variaciones en el punto Nasion. Para superar la limitación dada por el uso de este punto, Jacobson propuso la relación de Wits, la cual utiliza como referencia el plano oclusal (11). Sin embargo, el plano oclusal es un parámetro dental difícil de reproducir y que fácilmente puede ser afectado por la erupción dentaria, tratamientos de ortodoncia, dentición mixta, mordida abierta, dientes perdidos, asimetrías esqueletales, curva de Spee aumentada, entre otros. El ángulo Beta usa el punto A como punto de referencia similar a otros ángulos anteriores para determinar la discrepancia sagital. La posición del punto A cambia con la remodelación del hueso alveolar y por el movimiento dental ortodóncico (12) (13) y la posición del cóndilo también es difícil de localizar y reproducir, lo que afecta la confiabilidad de este ángulo como índice de la clase esqueletal (14) (15).
Diversos autores han propuesto otros parámetros para intentar superar las deficiencias de los análisis cefalométricos existentes y así llegar a un diagnóstico preciso de las discrepancias sagitales.
Se realizó una revisión bibliográfica electrónica utilizando como motor de búsqueda Pubmed, Scielo y Google Scholar. Se introdujeron palabras claves como “Clase esqueletal”, “Diagnóstico cefalométrico”, “Cefalometría”, obtuviéndose 366 artículos relacionados. De estos se seleccionaron 18 finalmente.
Los criterios de inclusión fueron revisiones de la literatura, tesis y publicaciones, ya sea en español o inglés, relacionadas con los métodos de diagnóstico cefalométrico de las distintas clases esqueletales.
Los criterios de exclusión fueron publicaciones pagadas y publicaciones que sólo incluyeran clase esqueletal o diagnóstico cefalométrico de forma independiente sin relacionar ambos conceptos.
Examinando las publicaciones seleccionadas encontramos la propuesta de los siguientes parámetros o referencias cefalométricos como alternativa a los ya descritos:
Debido a la variación que puede presentar el ángulo ANB, diversos autores han propuesto fórmulas para obtener valores ideales individuales para el ángulo ANB.
En el año 1977 Panagiotidis y Witt determinaron que el ángulo SNA y el tipo de crecimiento vertical de la cara intervienen directamente en la medida del ángulo ANB. Encontraron que cuando el ángulo SN-Plano mandibular tenía un valor constante, el ángulo ANB variaba cada vez que variaba que el ángulo SNA independientemente de la variación del ángulo SNB. Esto tiene una explicación geométrica, pues dependería de la posición del punto Nasion (N) en sentido anterior o posterior. En los casos donde el ángulo SNA era constante, el ángulo ANB variaba cuando el ángulo SN-Plano mandibular también variaba. Cuanto mayor era este último ángulo, mayor era también el ángulo ANB. Esta variación también tiene una explicación geométrica como en el caso anterior. En el fondo, se enfocan en el hecho de que el ángulo ANB varía geométricamente como efecto de la posición sagital y vertical de los maxilares respecto a la base de cráneo sin necesariamente variar la relación intermaxilar. Es por esta razón que proponen el cálculo de un nuevo ángulo “ANB Individualizado” para determinar el ANB normal (correspondiente a la clase I esqueletal) para cada individuo mediante una fórmula matemática donde se compensa la variación del ángulo SNA y del ángulo del plano mandibular:
ANB (norma individual)= -35,16 + 0,4 x SNA + 0,2 x SN-MeGo (16)
Posteriormente, el año 1986, Järvinen siguiendo los mismos principios propone como ecuación válida para dar una estimación del ANB ideal individualizado la siguiente:
ANB (norma individual) =0,472 x SNA + 0,204 x SN- MeGo – 43, 386 (17)
En ambas técnicas se compara el ángulo ANB obtenido en la cefalometría del paciente con el ideal que debería tener ese paciente según la fórmula descrita. Se considera que la desviación estándar es 1°, de manera que las diferencias mayores en más de 1°respecto al ANB del paciente determinarían una clase II esqueletal y los menores en más de 1° determinarían una clase III esqueletal.
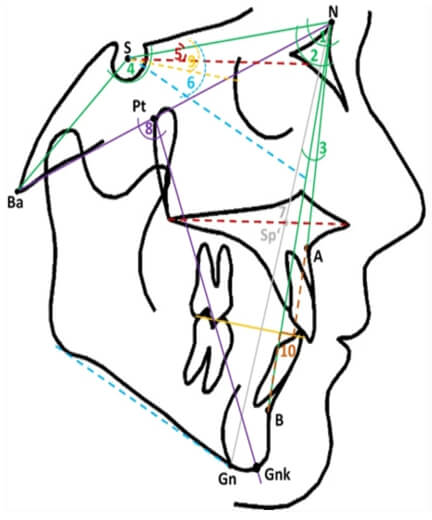
El ángulo YEN fue desarrollado en el año 2009 en el Departamento de Ortodoncia y Ortopedia Dentofacial,YENEPOYA Dental College, Mangalore, Karnataka, India, de ahí su nombre. Utiliza los siguientes tres puntos de referencia: El punto S ya descrito arriba como el punto central de la silla turca; el punto M, correspondiente al centro del círculo mayor que es tangente a las superficies frontal, superior y palatina del maxilar; y el punto G, correspondiente al centro del círculo más grande que es tangente a las superficies interna inferior, anterior y posterior de la sínfisis mandibular (Fig. 2)
Aunque los puntos de referencia morfológicos parecen ser más confiables, los puntos construidos pueden, en algunos casos, representar mejor la verdadera naturaleza del patrón esquelético subyacente. (18)
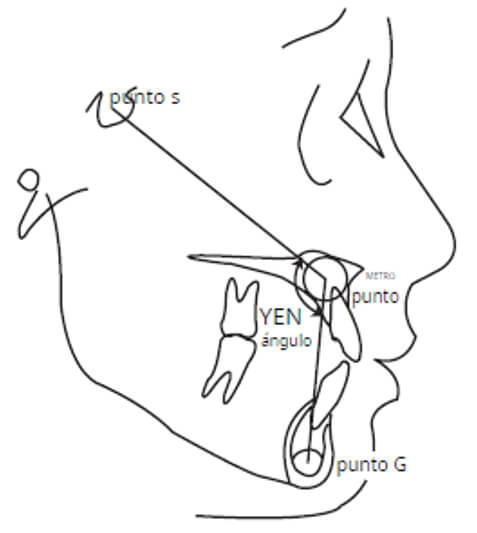
El valor del ángulo Yen entre 117° a 123° se clasifica como Clase I esqueletal, el valores menores a 117° corresponde a clase II y un valor mayor a 123° se clasifica como clase III (18).
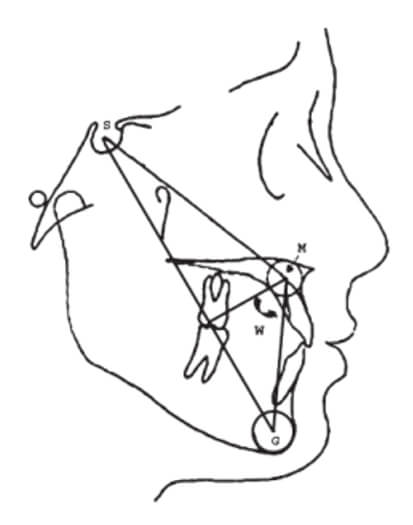
Desarrollado por Bhad. Wansundhara el año 2011.El método del ángulo W evalúa la posición anteroposterior de la mandíbula. En esta técnica se ocupan los mismos tres puntos ubicados al interior de círculos, los ya descritos puntos S, M y G. Las líneas que se trazan son desde el punto S-M, M-G, S-G y una línea desde el punto M perpendicular a la línea S-G (9) (Fig. 3). El ángulo W se mide entre esta perpendicular y el plano M-G, correspondiendo a una clase I esqueletal si su medida va de 51 a 56°, clase II si el valor es menor a 51° y clase III si es mayor a 56° (19).
Gupta, Prateek y colaboradores propusieron el año 2020 el ángulo Tau, evaluando sujetos que acudían al Departamento de Ortodoncia y Ortopedia Dentofacial del Instituto de Ciencias Dentales Maulana Azad, Nueva Delhi, India.
Para la determinación del ángulo Tau utilizaron los puntos M y G ya descritos y en reemplazo del punto S sumaron el punto T correspondiente al punto superior en la unión de la pared frontal de la fosa pituitaria y el tubérculo de la silla. Este ángulo se forma por la intersección de 2 líneas que pasan por los puntos T y G y los puntos M y G. (Fig. 4)
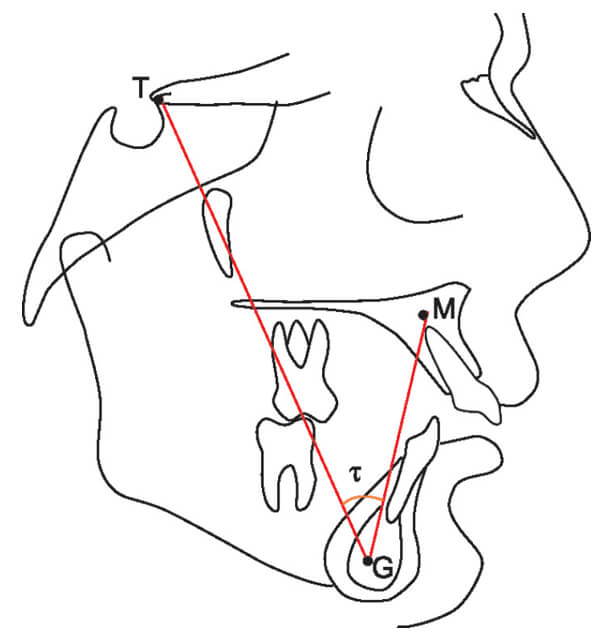
El valor del ángulo Tau entre 28,5° y 34,25° representaría una relación esquelética de clase I, los valores menores a 28,5° una clase III y mayores de 34, 25° una maloclusión esquelética de clase II (20).
El método de Triángulo G corresponde a un método alternativo para evaluar la posición sagital del maxilar y la mandíbula según el análisis cefalométrico propuesto por Li, Boxiu y colaboradores en 2022 utilizando una población muestral de individuos provenientes del sur de China (2022). Utiliza los ángulos AXK y BXK que se basan en un triángulo equilátero (Bo–X–K) construido utilizando 4 puntos de referencia óseos (Ba, Bo, Po, Or) y un punto de referencia de tejido blando (G) (21). Para determinar este triángulo es necesario seguir estos pasos: (Fig. 5)
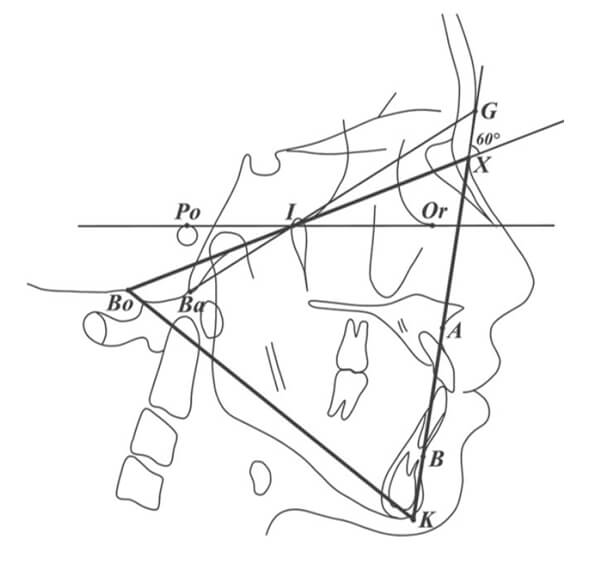
Si bien el triángulo G no determina clases esqueletales, entrega información respecto a la relación sagital del maxilar y la mandíbula, clasificándolos en retrognatismo maxilar, maxilar normal, prognatismo maxilar, retrognatismo mandibular, mandíbula normal y prognatismo mandibular.
El ángulo es positivo cuando el punto A se ubica anterior a la línea X–K y negativo cuando el punto A se ubica posterior a la línea X–. K) y BXK (el ángulo formado entre los puntos B, X y K. El ángulo es positivo cuando el punto B se ubica anterior a la línea X–K y negativo cuando el punto B se ubica posterior a la línea X–K. (21)
Se puede inferir que un paciente tiene una posición maxilar normal cuando el ángulo AXK está entre −2,255° y 2,860° en mujeres y entre −2,615° y 2,120° en hombres. Por otro lado, un ángulo BXK de entre −2,61° y 2,93° indicaría una posición normal de la mandíbula en mujeres, y de entre −2,275° y 0,610° en hombres (21).
Como las ecuaciones de regresión disponibles consideran sólo unas pocas variables predictoras como es el caso para el ángulo ANB individualizado de Järvinen (1986) y Panagiotidis/ Witts(1977) anteriormente descritos y no están actualizadas con respecto a un colectivo de pacientes contemporáneo, Paddenberg, E., Proff, P. & Kirschneck, C. establecieron en el 2021, ecuaciones mejoradas para individualizar el ángulo ANB y la evaluación de Wits, mejorando la confiabilidad de este parámetro. La población muestral incluyó 71 sujetos caucásicos de origen alemán. (22)
Los puntos anatómicos utilizados fueron:
Los planos utilizados son los siguientes (23)
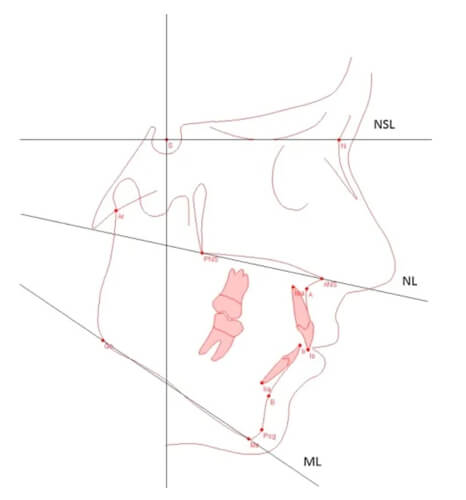
A partir de los puntos anatómicos y planos mencionados anteriormente se construyeron los siguientes ángulos:
Paddenberg, E., Proff, P. & Kirschneck, C determinaron otros parámetros cefalométricos esqueléticos como variables guías para individualizar el ángulo ANB. Además de los parámetros SNA y ML-NSL incluidos inicialmente por Panagiotidis y Witt (17), se identificaron cuatro variables adicionales o nuevas normas flotantes, NSBa, NL-NSL, índice Hasund y eje facial (Ricketts) para contribuir significativamente a la predicción del ANB, (Fig. 7) llegando a la siguiente función matemática:
ANB (indiv.)=−41,669+0,567× SNA +0,11×ML-NSL +0,114×NSBa + 0,132 × NL-NSL + 0,062 × índice Hasund - 0,289 × eje facial.
Posteriormente, también se recalculó la fórmula original para individualizar la evaluación de Wits de Järvinen (24) basándose en un estudio colectivo. Originalmente Järvinen utilizó como variables predictoras guías el ANB, SNA y SN-Occl, pero Paddenberg, E., Proff, P. & Kirschneck, C. complementaron la ecuación utilizando utilizando otras variables guías como ML-NSL e índice:
Wits ( indiv . ) = 57.853 + 1.572 × ANB - 0.664 × SNA - 0.639 × SN-Occl - 0.03× ML-NSL + 0,03 × índice Hasund.
La evaluación cefalométrica de la relación sagital maxilomandibular a través de la teleradiografía, ha tomado gran importancia en ortodoncia para realizar un oportuno diagnóstico de la discrepancia esquelética y finalmente poder realizar un correcto tratamiento.
En la literatura se pueden encontrar diferentes métodos para evaluar las discrepancias maxilo- mandibulares, además de determinar la posición de la mandíbula cefalométricamente. Los métodos tradicionales presentan ciertas limitaciones, dentro de ellos destacan el ángulo ANB que corresponde a uno de los parámetros más populares pero según Brown, Chang, Rotberg y colaboradores su confiabilidad se ve afectada por los cambios en el plano SN, principalmente debido al movimiento superioranterior de nasion con el crecimiento (25) y según Jacobson la rotación de crecimiento y el crecimiento vertical también influyen en la interpretación de ANB (11). Para superar estas limitaciones, y Panagiotidis y posteriormente Järvinen proponen diversas fórmulas para calcular el ANB individualizado, utilizando normas flotantes las cuales dan cuenta de las diferencias interindividuales del fenotipo cráneo facial, pero considera pocas guías lo que se traduce en la disminución de la confiabilidad, considerando además, que la población estudiada en 1986 y 1977, año en que fueron publicadas respectivamente ambas investigaciones, no representan necesariamente el colectivo de pacientes tratados en ortodoncia en otros lugares.
La convexidad facial de Rickets también depende del punto nasion, por este motivo Jacobson propuso la relación de Wits, la cual utiliza como referencia el plano oclusal (11), sin embargo, diversos estudios demuestran que este parámetro dental no siempre es fácil de reproducir.
El ángulo Beta usa como referencia el punto A y la posición del cóndilo, el primer parámetro cambia con la remodelación del hueso alveolar y por el movimiento dental ortodóncico (12) (13) y el segundo es difícil de localizar y reproducir, lo que afecta la confiabilidad del ángulo beta (14) (15).
Para superar estas limitaciones, se han propuesto otros métodos alternativos los cuales también presentan ciertas deficiencias.
El ángulo Yen propuesto por Neela, PK en el 2009 utiliza el punto silla en su método, pero se afirmó que se ve menos afectado por las variaciones en la altura facial y las rotaciones de la mandíbula. La investigación de Qamaruddin e Irfan demuestran que el ángulo Yen posee una alta validez y confiabilidad en el diagnóstico de la clase esqueletal. (26)
El ángulo W descarta el uso de puntos inestables como Nasion y así reduce el efecto del crecimiento residual de la mandíbula. No utiliza el plano oclusal que es un parámetro dental, ya que este puede ser fácilmente afectado por la erupción dentaria, tratamientos de ortodoncia, dentición mixta, mordida abierta, dientes perdidos, asimetrías esqueletales, curva de Spee aumentada, entre otros. Uno de los inconvenientes de utilizar este parámetro es la dificultad para realizar círculos que ocupen toda la cara interna de la premaxila, sínfisis mentoniana y a su vez encontrar el centro de dichos círculos. El ángulo W propuesto por Bhad en el 2011 es un ángulo relativamente nuevo para medir las discrepancias sagitales del esqueleto, por lo tanto, hay estudios muy limitados disponibles sobre la confiabilidad del ángulo W. Sachdeva en su estudio comparó algunas medidas sagitales y encontró que el ángulo W es un método muy confiable para el diagnóstico de discrepancias esqueléticas AP (27).
El ángulo Tau utiliza puntos de referencias óseas estables y estima con precisión la verdadera relación esquelética sagital del maxilar y la mandíbula independientemente del cambio en la dimensión vertical. El punto T es uno de los puntos de referencia de estructura más claramente definidos y estable ubicado en la base craneal media del cráneo (28). Los estudios de crecimiento longitudinal con marcadores esqueléticos metálicos han revelado que algunas estructuras de la base del cráneo alcanzan la estabilidad después de alcanzar cierta edad. (29). Según Melsen, el punto T no sufre remodelación después de los 4-5 años de edad. (30) Aunque el ángulo Tau proporciona una verdadera relación sagital entre ambos maxilares, requiere la ayuda de otras medidas cefalométricas para determinar si la discrepancia es de origen maxilar o mandibular. Además, se debe evaluar la validez de este ángulo en diferentes poblaciones étnicas y luego establecer normas para ser aplicado universalmente.
Los puntos M y G en maxilar y mandíbula utilizados en el ángulo W y ángulo Tau, se establecieron como superiores a los puntos cefalométricos A y B ya que no varían por la remodelación resultante del crecimiento o movimiento de los dientes. Trenouth MJ concluye que los puntos M y G se aproximan al centroide dentro del hueso maxilar y la sínfisis, además relata que el baricentro es el punto medio de una estructura, que es menos propenso a variar en comparación con otros puntos estructurales (31). Adicionalmente, Al-Shahrani IS, Al-Balkhi KM, Al-Madi A. afirman que existe fuerte evidencia estadística a favor del hecho de que el centroide es el punto más estable de un área o volumen, que está cambiando de forma. (32)
Por su parte, el triángulo G propuesto por Li, Boxiu y colaboradores en enero de 2022, es independiente del nasion y su evaluación sagital podría servir como una evaluación alternativa para los parámetros cefalométricos sagitales Sin embargo, la metodología utilizada para su determinación es enmarañada y compleja.
La reciente investigación de Paddenberg, E., Proff, P. & Kirschneck, C. que propone nuevas normas individuales flotantes para ANB individualizado y Wits individualizado son prometedoras debido a que mejoran la confiabilidad de estos parámetros al incluir variables predictoras adicionales y considerar una población contemporánea, sin embargo la muestra solo considera individuos caucásicos de origen alemán por lo que su aplicación en poblaciones de diferente origen aún debe ser estudiada. Además el método para obtener estas normas individuales es bastante complejo y engorroso.
Si bien los métodos diagnósticos cefalométricos alternativos indicados en esta revisión son planteados como confiables, se sugiere utilizar aquellos más prácticos y sencillos de realizar como lo son el ángulo Yen y el ángulo Tau, ya que utilizan puntos de referencia óseos, permitiendo una fácil identificación y por ende menor probabilidad de error. El ángulo ANB individualizado también parece ser simple de usar. Utilizar normas flotantes como este y agregar otras variables para determinarlas parece agregar confiabilidad a los parámetros utilizados.
Las normas y estándares faciales se han relacionado predominantemente con ciertas preferencias raciales, por lo que se requieren más estudios que incluyan en la población muestral a los individuos pertenecientes a otro origen étnico no incluidos en los estudios anteriormente mencionados. Se necesitan más estudios para determinar la validez, confiabilidad y aplicación clínica de los parámetros cefalométricos utilizados en el diagnóstico de las discrepancias maxilomandibulares.